歯の詰め物が数年後に痛い原因は?詰め物の劣化や二次虫歯を防ぐ精密治療について
- 2025年12月19日
- むし歯治療

「数年前に治療した詰め物が、最近痛むようになった」
そう感じている方も多いのではないでしょうか。治療が終わって何年も問題なく過ごしていたのに、突然痛みが出始めると、不安になるものです。
実際、詰め物の下では気づかないうちに虫歯が再発していたり、詰め物の劣化によって隙間が生じていたりすることがあります。特に銀歯の場合、経年劣化により内部で問題が進行しやすく、痛みが出た時点ではすでに再治療が必要な状態になっていることも少なくありません。
髙井歯科クリニックでは、マイクロスコープなどを活用し、「見えない問題」を可視化する精密診断を行っています。治療が必要な場合も、再発を防ぐために接着精度と適合性にこだわり、何度も再治療を繰り返さない治療を大切にしています。
本記事では、詰め物が数年後に痛む原因、銀歯が抱える根本的な問題、応急処置の方法、そして再発を防ぐための治療選択まで詳しく解説しています。数年前に治療した詰め物に痛みや違和感がある方は、ぜひ参考になさってください。
詰め物をした歯が数年後に痛む主な原因
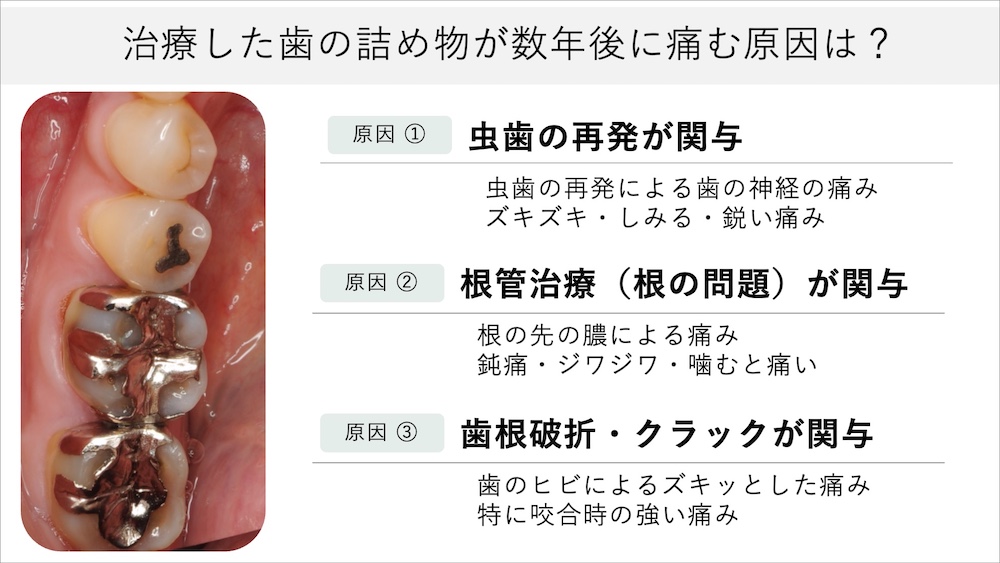
”歯が欠けた””痛みがあった””虫歯が見つかった” これらの理由で治療を受け終えると「これでもう大丈夫」と安心することでしょう。しかし、数年が経過すると、また痛みが出てきたり、虫歯が再発したり、様々な問題が起こることがあります。治療を受けた歯の痛みの再発は、実は珍しいことではありません。まずは、詰め物をした歯が数年経過した後に痛む原因を解説します。
詰め物の下で虫歯が再発している(二次う蝕)

一度治療した歯に痛みが出る最も多い原因のひとつが、虫歯の再発です。これを、二次う蝕(二次虫歯・二次カリエス)といいます。特に、臼歯部(奥歯)のレジンや銀歯の詰め物は、再発リスクが高い治療であるといわれています。
なぜ虫歯が再発するのか?最も大きな原因は、「歯と詰め物の段差や隙間にプラークが停滞すること」であり、他にも「材料自体が経年劣化すること」や「表面へのプラークの付着がしやすいこと」「奥歯は視認性が低く問題が見つかりにくいこと」など、様々な原因が挙げられます。これらが原因で起こる虫歯の再発は、痛みが生じない限りは患者様自身で気づくことは難しく、隠れて徐々に進行しているいうことも少なくありません。
二次う蝕が発見されにくい理由
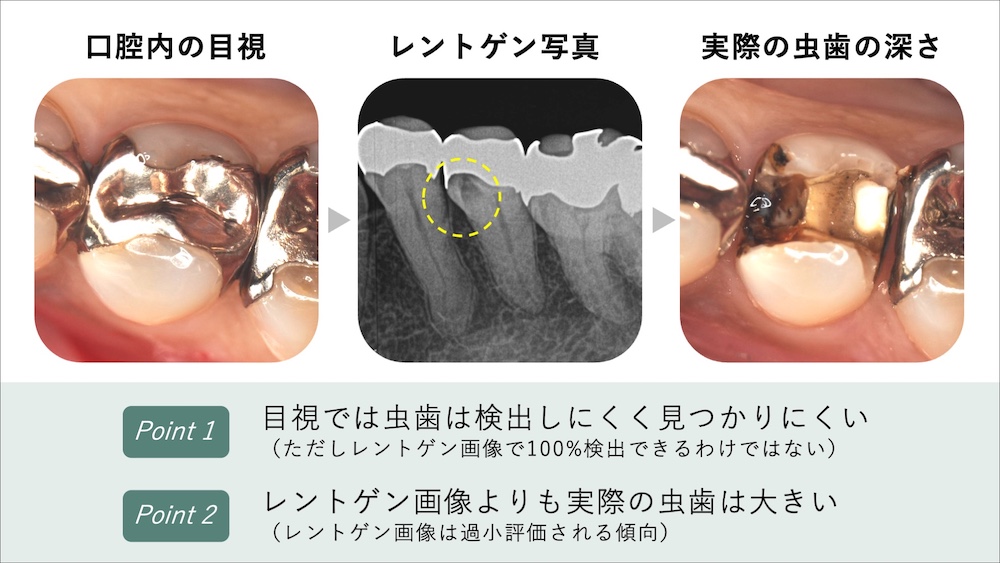
古い詰め物、特に銀歯の中の虫歯は、目視では非常に見つけにくく、たとえマイクロスコープを使用して数十倍の拡大視野でも視認できないことがあります。「歯科医院でクリーニングに3ヶ月おきに通っていたが虫歯が進んでいた」「気づいたら虫歯が再発していた」というお話をよくお聞きしますが、口腔内を目視でチェックしても、必ずしも虫歯が見つかるとは限らないのです。
そのため、フロスが引っかかる、痛みがある、歯に黒い変色が出てきたなど、虫歯が疑わしい場合にレントゲンを撮影します。様々な検査を組み合わせて初めて、虫歯の診断精度が上がるといえます。
レントゲンで二次う蝕は必ずわかる?
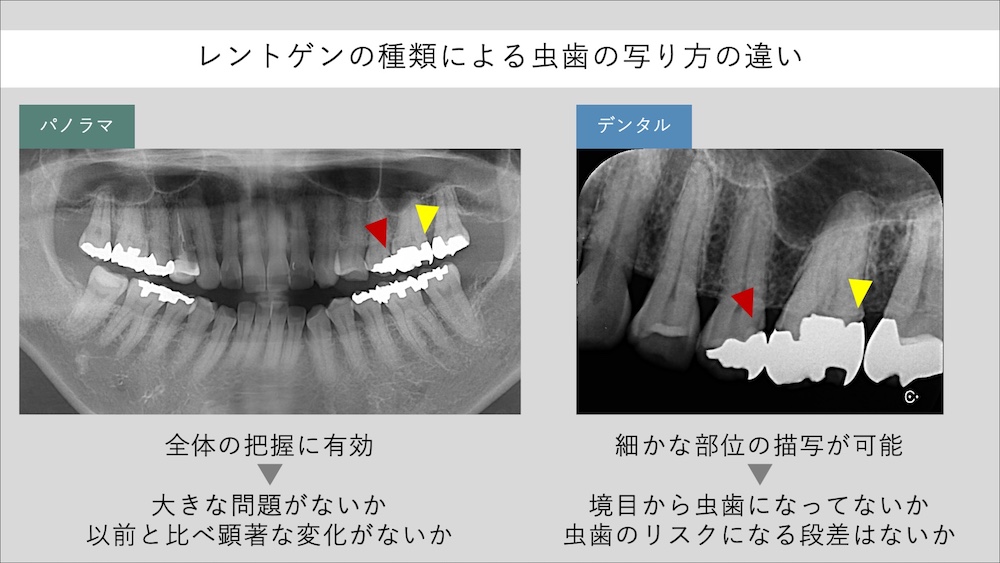
虫歯の再発を防ぎたいとの思いから、数ヶ月おきに定期検診(メインテナンス・クリーニング)に通っている方も多いのではないでしょうか。多くの歯科医院で、定期検診中に年に1回程度レントゲンを撮影しますが、そのほとんどはパノラマレントゲンという、口腔内全体(+顎の骨、顎関節、上顎洞など)の広い範囲を撮影する方法です。
パノラマレントゲンは、全体の大まかな把握には有効であり、その目的は「大きな問題が起こっていないか」「前回と比べて明らかな変化はないか」をスクリーニングするために撮影します。しかし、虫歯は歯と歯の間に生じるごく微細な変化であり、パノラマの撮影では虫歯の検出は難しいといえます。
そのため、局所的に虫歯が疑わしい場合には、デンタルレントゲンという、範囲が小さなレントゲン写真を撮影します。
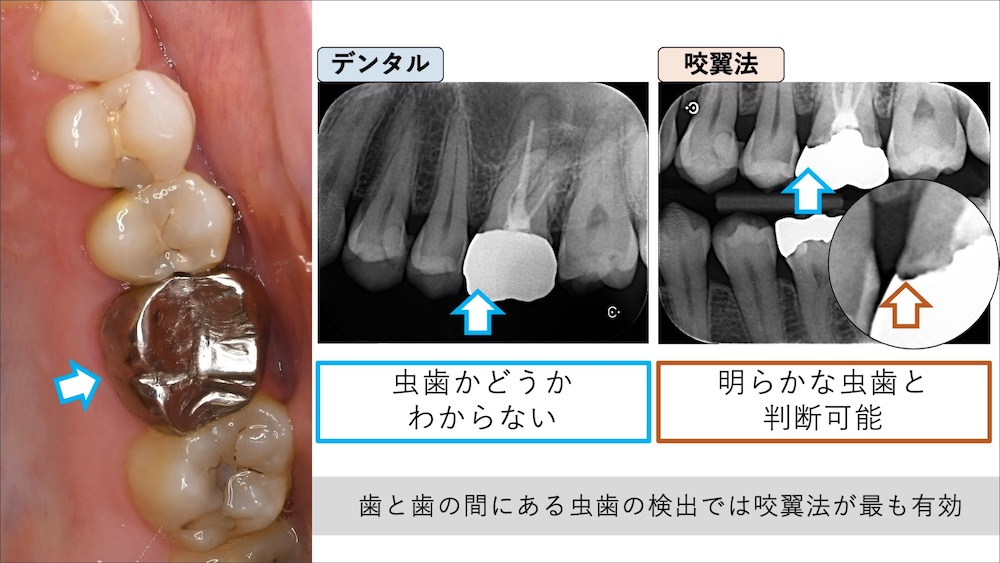
しかし、レントゲンは撮影方法や角度により、虫歯がうまく写らない可能性もあります。上記は、同じ歯を異なる撮影方法で撮影したものですが、一般的なデンタルレントゲン撮影の画像(上記左図)では、銀歯の中に虫歯があるかどうかは全くわかりません。咬翼法という特殊な撮影方法をもちいて初めて、銀歯の下に虫歯があるとわかったケースです。
虫歯を検出できる確率は、”パノラマ<デンタル(通常)<デンタル(咬翼法)”という順になりますが、虫歯に限らず病気(疾患)は、どのような検査方法でも「100%の精度で診断できる」ということはありません。
だからこそ、「治療を受けた時に再発しにくい精密な治療を受ける」ことが重要であるといえます。
歯の根の先に膿が溜まっている(根尖性歯周炎)
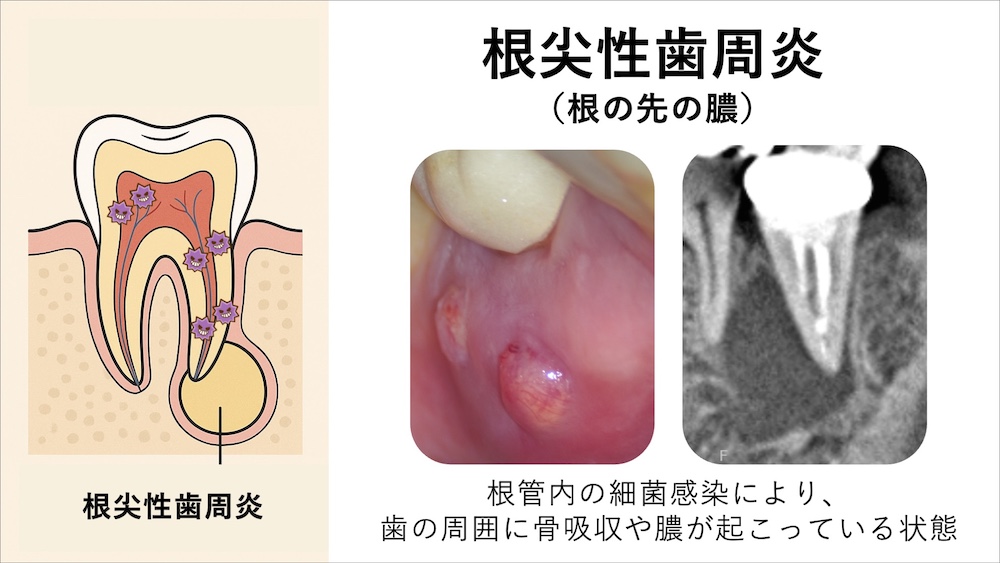
虫歯が進行すると起こる「しみる」「ズキズキ痛い」という歯の痛みの症状は、歯の内部の神経(歯髄)が感じる感覚です。では、歯の神経がない状態では痛みが生じないかというと、そうではありません。歯の神経がない状態(過去に根管治療を受けている状態)であっても、根の先、歯の周囲に炎症が起こる根尖性歯周炎という疾患により、痛みが出ることがあります。
根尖性歯周炎の症状は、以下のようなものが挙げられます。
- ・噛むと痛い
- ・何もしなくてもじんじん痛む
- ・歯茎が腫れて押すと痛い
- ・歯が浮いたような鈍い違和感がある
根尖性歯周炎を発症している場合は、虫歯の治療だけでは治癒せず、根管治療が必要となります。
根管治療はほとんどの歯科医院で日常的に行われていますが、精度の高い治療を行うとなると、専門的な治療環境と技術・経験が必要となる特殊な治療です。
特に、根管治療がうまく治らないまま治療を進めてしまうと、(例えば)セラミックを装着して数年が経過してから再発し、セラミック治療のやり直しが必要となることも少なくありません。根の先の膿(根尖性歯周炎)の問題がある場合、虫歯治療に加え、精密な根管治療も必要であるといえます。
>>歯の神経を抜くのは痛い?治療中・治療後の痛みと適切な対処法を解説
歯にヒビや亀裂が入っている(歯根破折)

過去に治療を受けた歯の内部でヒビや亀裂、クラックが起こると、痛みを感じることがあります。特に、神経が残っている状態でクラックや破折がある場合、噛むと強い痛みを感じたり、ズキズキとした痛みが生じることも少なくありません。
歯のヒビの原因はいくつかありますが、ヒビが起こりやすい条件がいくつかあります。
- ・咬合力(咬む力)が非常に強い
- ・過去の虫歯が深く、残っている歯が薄い
- ・歯の広い範囲に修復治療がされているがクラウンで覆われていない
- ・過去に根管治療を受けている(+歯の中が大きく削られている)
このような条件下では、歯のヒビが入りやすいといえます。
歯の神経の状態やヒビの範囲により、歯の保存が可能かどうかの判断も異なります。基本的には、歯の神経が生きている場合、歯質はしっかりと残っているため、保存できる可能性が高い場合が多いです。
一方で過去に根管治療を受けている場合、残存歯質が少ない場合が多く、特に破折が歯根の方向に進んでいると、抜歯の適応となります。
根管治療が不完全だった場合
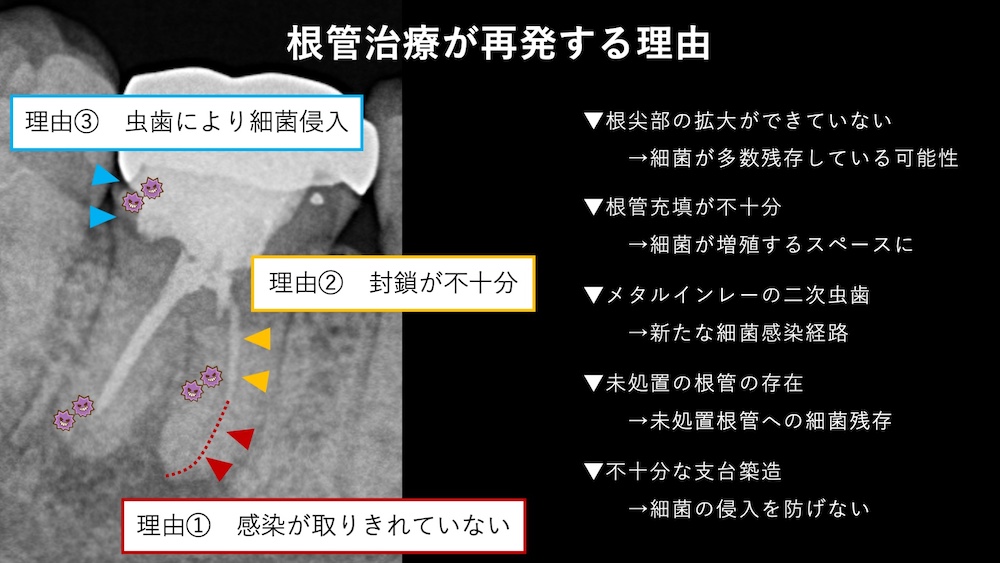
歯の詰め物を行う際に、神経の治療(根管治療)も同時に行われることがあります。根管治療とは、歯の根の中の細菌感染を取り除く治療ですが、この根管治療が不十分だった場合、詰め物から数年が経過して痛みが出ることがあります。
最も大きな影響があるのが、ラバーダム防湿の使用の有無です。たとえ一時的に歯の症状がなくなっていても、ラバーダムなしで治療を受けている場合、歯の内部に残存している細菌が徐々に増殖し、やがて痛みが出る原因となる可能性があります。また、根管治療が不完全であると、先述した根尖性歯周炎の発症にもつながります。
一般的に根管治療の問題は、レントゲンで根の先に黒い影(骨の吸収)があることで判断されますが、根の中の細菌の有無はマイクロスコープを使っても直接見ることはできません。そのため、「過去の根管治療時にラバーダムを使っていたか?」「銀歯のフチから虫歯になっていないか?」といった情報から、根管治療内に細菌感染が起こっているのかどうかを推測し、治療が必要か否かを判断します。
>>ラバーダムなしで根管治療を開始したが痛みが続いている30代女性患者様|根管治療におけるラバーダムの重要性
歯の詰め物が抱える根本的な問題点
歯の詰め物は人工物であり、素材や治療の精度が歯の寿命に大きく影響します。口腔内は、湿潤環境、力がかかる、清掃しにくいという、人工物にとって非常に過酷な環境です。
特に、保険診療では銀歯やレジンの材料が一般的ですが、材料的に強い材料とはいえず、口腔内の環境に長期間耐えることが難しいといえます。そのため「強度や安定性に優れた材料でなければ、そもそも口腔内環境に耐えられない」という根本的な問題をかかえています。
銀歯やレジンの平均寿命は長くない
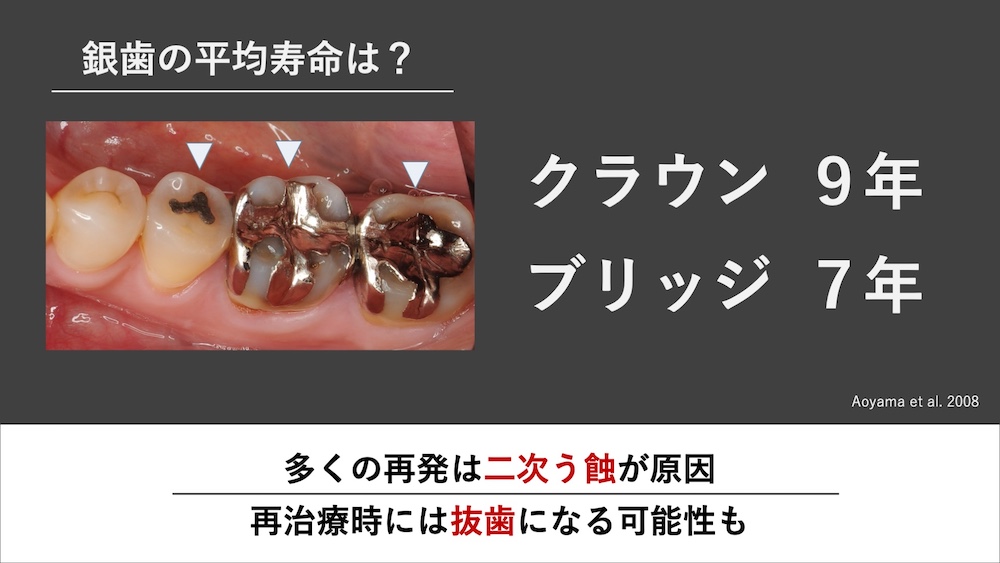
銀歯やレジンの平均寿命は、決して長くありません。特に、銀歯の場合、接着材料の劣化や材料へのプラークの付着のしやすさ、治療・作製工程に起因する段差や隙間などから、平均寿命はクラウンで9年、ブリッジで7年程度と言われています。つまり、多くは10年ももたずに再治療となってしまうのです。
もちろん、銀歯でも20年以上維持できることもあれば、2〜3年で再治療が必要となることもあり、一概にはいえません。しかし、一般的に、保険診療の詰め物の寿命は長くはないといえます。
金属と歯の接着力の限界
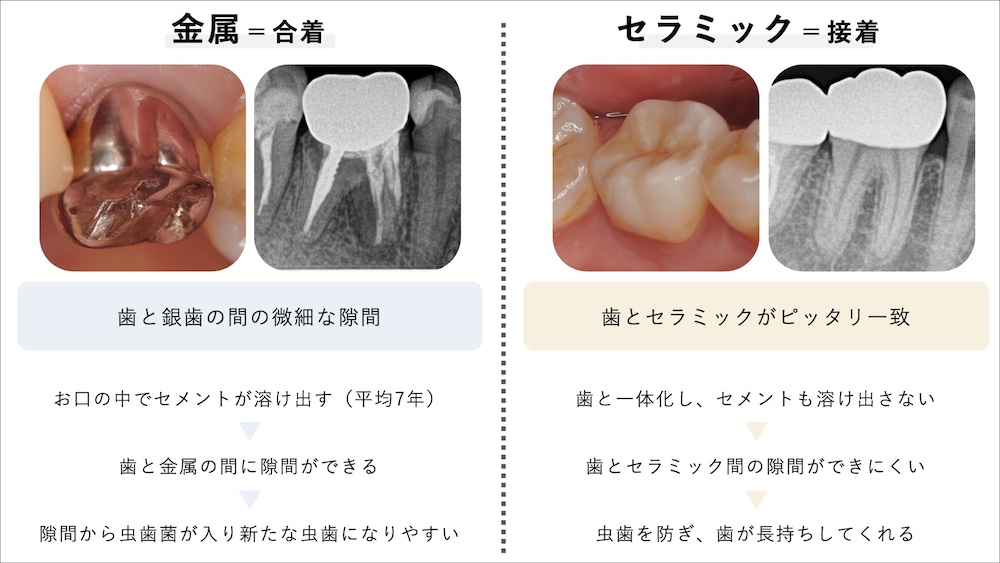
金属はその材料特性上、歯との化学的な接着が困難であり、銀歯の維持はセメントによる機械的な嵌合力に依存しています。そして、金属を装着する合着材料は、平均すると7年程度で漏出・崩壊すると言われています。つまり、7年程度で歯との結合が失われ、細菌が漏洩したり、内部で虫歯が進行するリスクにつながるといえます。
一方でセラミックは、歯と化学的に安定して接着することが可能です。これによってセラミックと歯が一体化し、過酷な口腔内環境でも長期にわたり安定することが知られています。
詰め物の接着剤が劣化する仕組み
口腔内は、常に湿潤状態であるだけでなく、温度の変化や噛む力による強い外力、口腔内細菌の存在など人工物にとっては雨風に晒されるよりも過酷な環境です。このような環境下では、材料学的に安定したものでなければ、必ず劣化が起こります。特に銀歯の接着剤は、装着時に硬化してから、噛む力が常にかかり、セメントが”崩壊する”力学が働きます。
つまり、修復材料や接着材料の物性が過酷な口腔内環境に耐えられるかどうかが、治療を受けた歯が長持ちするかどうかの決め手となるのです。
詰め物の劣化により生じる問題
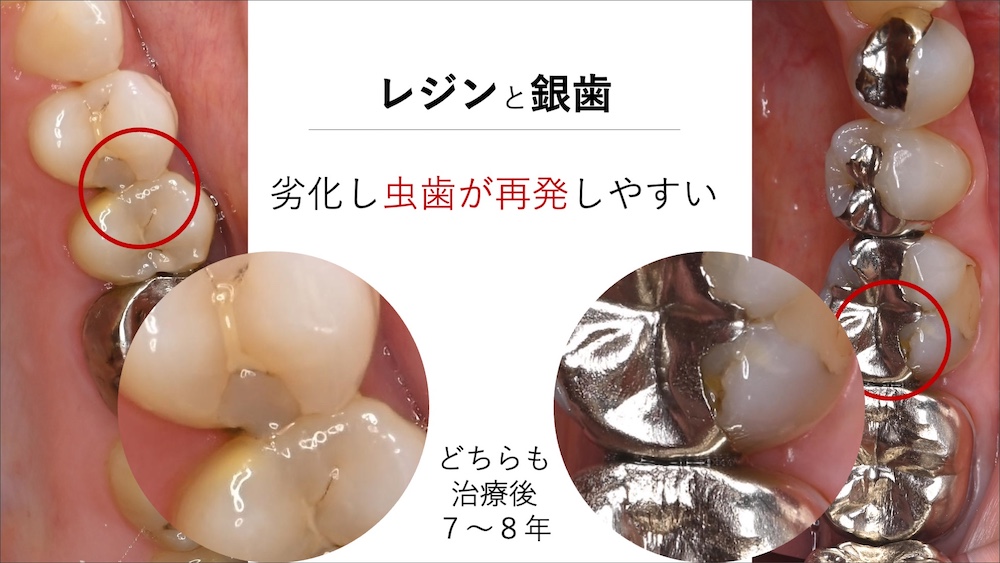
詰め物、特にレジンと銀歯は、材料自体が劣化し、それに伴い様々な問題が生じるリスクが高いといえます。
銀歯
銀歯の金属そのものの材料は、実は強度があるため、割れたり折れたりすることはあまりありません。しかし、材料表面は咬合力によりすり減り摩耗したり、金属イオンの影響で、表面がざらざらになり、プラークの付着が促されます。また、先述のように接着材料自体も劣化するため、長期にわたり健康な状態を維持することにはあまり適さない材料であるといえます。
レジン
レジンは、材料の特性として、吸水による素材の劣化が必ず起こります。スポンジのようにわかりやすく水分を吸収することはありませんが、少しずつ水分が材料内に取り込まれ、物性にネガティブな影響を与えます。古いレジンが茶色く変色するのは、単に色素が沈着していることもありますが、材料そのものが吸水し劣化していることも関与しています。
特に、臼歯(奥歯)の歯と歯の間(隣接面)のレジン充填は、噛む力の負担に耐えられないだけでなく、清掃性にも劣るため、詰め物をした数年後に問題が起こりやすい治療であるといえます。
詰め物が痛むときの応急処置と注意点
詰め物が痛む時は、基本的には歯科医院で治療を受けることが第一選択となります。しかし、どうしてもすぐに受診ができないような場合には、ご自身で応急対応をしていただくことになります。
痛み止めの適切な使用方法
痛みがある場合、痛み止めの服用が推奨されます。しかし、これは「痛みの感覚をやわらげているだけ」であり、根本的な解決ではありません。
市販薬であれば、鎮痛剤の成分(アセトアミノフェン、ロキソプロフェンなど)が入ったものを、薬の使用方法にしたがって服用します。使用容量などは、必ずその薬の使用文書に従うようにしましょう。服用の間隔(何時間あけるか)も薬によって異なるため、必ず薬剤師や登録販売者に確認するようにしましょう。
患部を冷やして炎症を抑える
歯茎が大きく腫れて痛みがある場合には、患部を冷やすことも有効です。特に、鏡を正面から見て明らかに腫れがあるような場合には、保冷剤を薄いタオルで包み、優しく押さえて冷やす方法があります。しかし、これも腫れや痛みに対して強い有効性はありません。やはり、早めに歯科医院を受診することが推奨されます。
痛みがあるときに避けるべき行動
歯の痛みは、全身の血流が影響することがあります。特に腫れが強い場合、血流が良くなる行動は、痛みを助長する可能性があります。入浴、運動、飲酒に加え、必要以上に患部を触ったり押したりすることは、より痛みが強くなる可能性があるため、注意が必要です。
体を温める行動は症状を悪化させる
体を温めると、全身の血流上昇によって症状を増悪させる可能性があります。特に、「腫れている」「ずきずき痛みがある」ような場合には、体を温める長時間の入浴は避けた方がよいでしょう。
すぐに歯科医院を受診すべき症状

痛みや腫れが強い状態は、早めに歯科医院を受診することが推奨されます。歯の問題を放置すると、より強い症状につながるだけでなく、抜歯の可能性も上昇します。また、「高熱や全身の倦怠感が非常に強い」「顔面が非対称になるほど大きく腫れている」「歯の痛みが強く一睡もできない」ような強い症状は、蜂窩織炎という非常に強い炎症に繋がり、日常生活にも大きな支障をきたします。
症状が強ければ強いほど、早期に歯科医院を受診し適切な処置を受けることが重要です。かかりつけの歯科医院が休診である、あるいは当日の対応が困難な場合、当日の応急対応が可能な歯科医院や、休日・夜間診療に対応可能なクリニック(あるいは市が運営する休日診療所)を受診した方がよいでしょう。
数年後の痛みを引き起こさないための精密診断の重要性
詰め物は口腔内という過酷な環境の中で機能するため、治療の精度が低いと再発するリスクが大きく、詰め物をしてから数年後に痛みを引き起こすことも少なくありません。
再発を防ぐためには、初回の治療の精度が決定的に重要であり、「痛みや虫歯の範囲が小さいうちに」質の高い治療を受けることが、将来の再発リスクを下げるために必要といえます。
マイクロスコープによる徹底した虫歯の除去

虫歯の除去は、拡大鏡(ルーペ)やマイクロスコープを使用し、拡大視野で徹底的に行うことが重要です。虫歯の再発の大きな要因のひとつは、「虫歯の取り残し」であり、基本的な処置を徹底することが、将来的な歯の問題の再発防止に繋がります。
肉眼での治療との違い
歯は非常に小さな組織であり、肉眼では「健全な歯質」と「虫歯になっている歯質」の境界がわかりにくい場合もあります。肉眼ではよく見えない部位であっても、拡大鏡やマイクロスコープを使用することで、肉眼では判別できない細かな状態を把握することができます。その結果、健康な歯質を温存し、虫歯に感染している部位を正確に取り除くことが可能です。
見えない虫歯を可視化する重要性

患者様の多くは、「黒い部分は虫歯になっている」と思われていますが、実は歯の”色”は虫歯の指標としての信頼性は低いと言われています。つまり、「黒いから虫歯ではない」「黒くなくても虫歯が進んでいることがある」といえます。
では、どのように虫歯を可視化するかというと、う蝕検知液(カリエスチェッカー・カリエスディテクター)という特殊な液を使用します。う蝕検知液を使用することで、う蝕の部位に色素が浸透し染まるため、染まる部位を取り除く指標として判断することができます。
さらに、歯の”硬さ”も重要な指標であり、小さなスプーン状の器具を使用し、歯質が軟化しているかどうか(柔らかい=虫歯が感染している部位)で判断することができます。
う蝕検知液や歯質の軟化の有無を、マイクロスコープによる拡大視野で確認することで、見えない虫歯を可視化し、虫歯の取り残しを防ぐ取り組みが重要といえます。
精密な根管治療で再感染を防ぐ
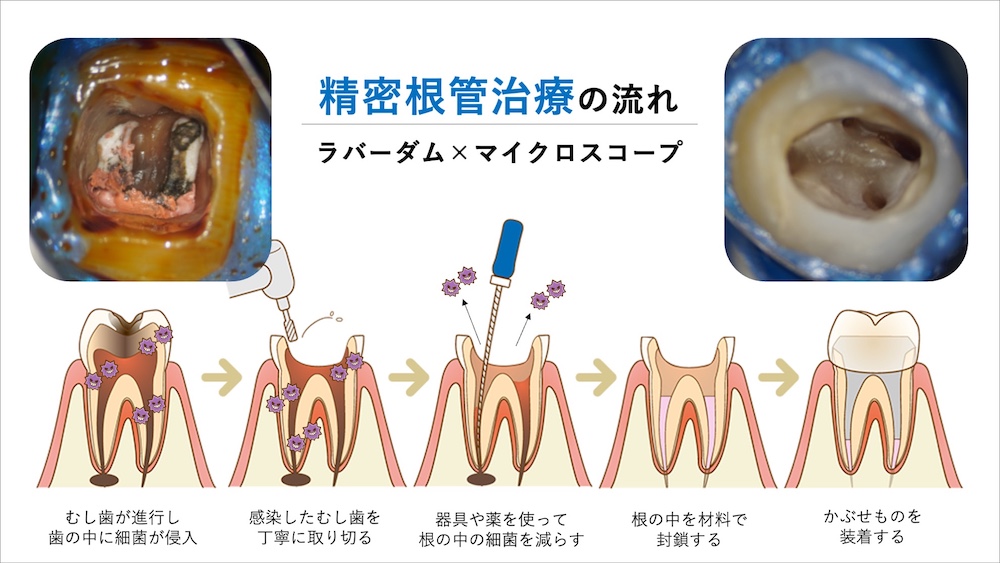
虫歯治療が進行している歯では、根管治療が必要となる場合が多くあります。根管治療は歯の内部の細菌感染を取り除く処置ですが、虫歯の処置よりも遥かに感染除去の難易度が上がり、歯科治療の中でも最も難しい治療のひとつです。
根管治療が不十分なまま詰め物をしてしまうと、数年が経過した後に歯の根の中の細菌が増殖し、根の問題から再治療が必要となることもあります。
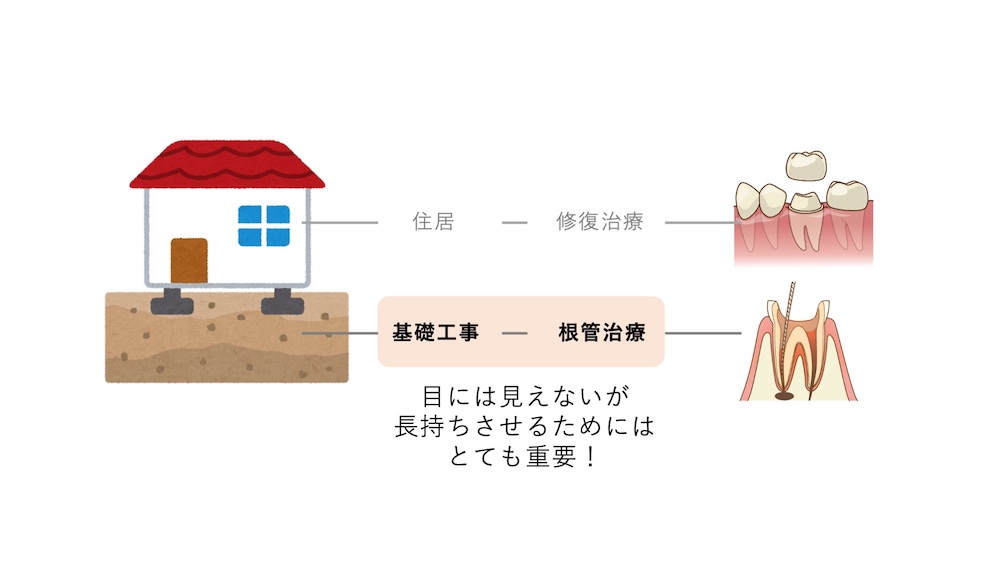
根管内は非常に複雑な形態をしており、マイクロスコープやCTを使用して専門的な処置を受けることが推奨されます。住宅における地盤の基礎工事にたとえられることが多い根管治療ですが、実際に「セラミックは綺麗に仕上がったが、数年で根の問題が起こり除去せざるを得なくなった」という患者様も少なくありません。
虫歯治療と同様に、根管治療も精密な処置を初回に受けることで、治療を受けた歯を長持ちさせることに繋がります。
>>根管治療をした歯が治らない時はどうする?根管治療を受けた歯が治らない原因とその後の治療の選択肢を解説
歯の詰め物にセラミック治療が優れている理由
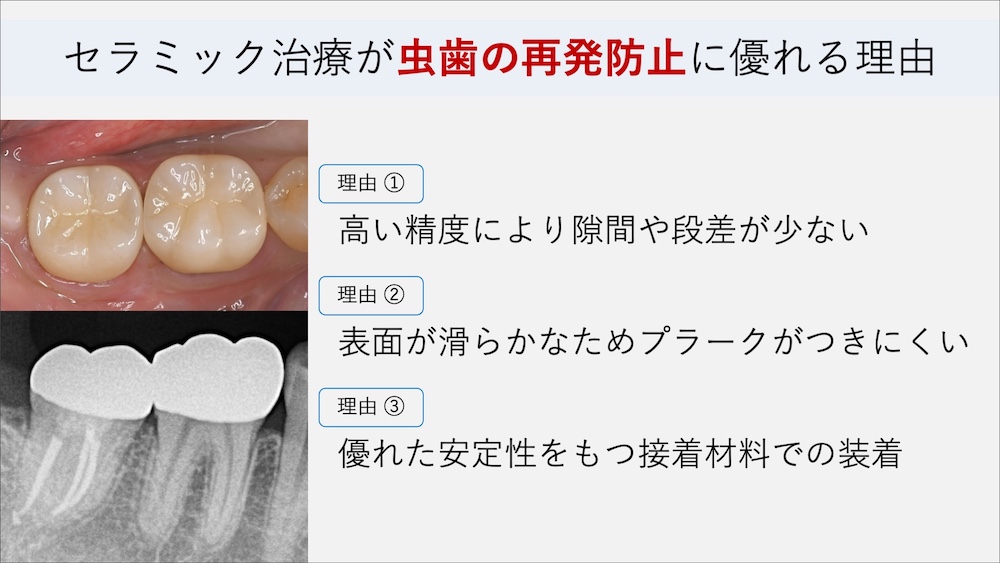
歯の詰め物やかぶせものを検討する際に、セラミック治療は様々な利点がある治療です。特に、歯を失う原因として多い”虫歯の再発を防ぐ”という観点で、セラミックは優れた治療であるといえます。
セラミックの高い接着力が隙間を作らない
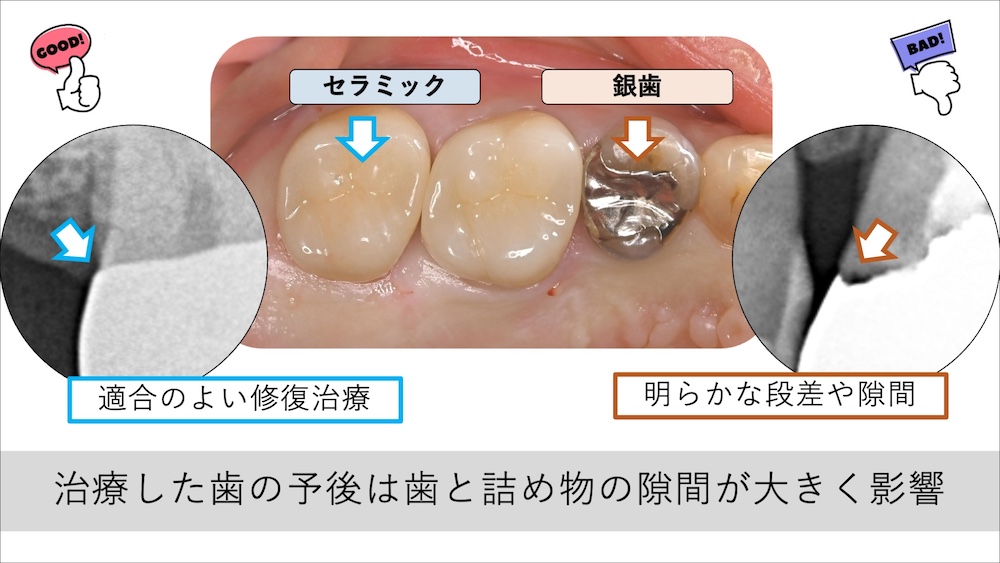
セラミックは、化学的に歯質と一体化する高い接着性が特徴のひとつとして挙げられます。特にインレーで使用するe-max(二ケイ酸リチウム)材料は、歯質の接着性が高く、ラバーダム防湿下で接着させることで、高い維持力を発揮することができます。
詰め物をした歯に数年後に起こる問題の多くは、歯と詰め物の隙間や段差から生じる二次う蝕(虫歯の再発)です。セラミックの高い接着力により歯との隙間を極力減らすことが、治療をした歯の虫歯の再発防止に大きく貢献します。
劣化しにくく長期的に安定

セラミックは、化学的に安定しており、変色、変形、腐食が起こらない材料であるといえます。口腔内の湿潤環境では、材料そのものの物性の変化がネガティブな要因として働きます。材料的に安定していることは、口腔内で素材が劣化しにくいことにつながり、ひいては歯が長持ちすることにもつながります。
修復物の予後をみても、セラミックと金属で10年後に残っている確率(10年生存率)に大きな差があることが報告されています。
ただしこの差は材料の差に加え、保険診療と自由診療の作製工程の差も含まれています。いずれにせよ、「保険の材料の方が劣化しやすく、長期データの結果でも劣る」ということは明らかです。
銀歯だからすぐにダメになる、セラミックだからずっと長くもつ、と単純にいえるわけではありませんが、歯の寿命や健康という点では、セラミックは優れた選択肢であるといえるでしょう。
プラークが付着しにくい表面性状

セラミックの表面は、レジンや金属に比べ、プラークが付着しにくいことが証明されています。これは、歯の表面の滑沢さの違いや、(銀歯の場合は)金属イオンが発生することによるプラークの付着の助長などが要因として挙げられます。
実際、口腔内全体の状態を見ると、セラミックの表面はプラークの付着が明らかに少ない一方で、レジンや金属にはベッタリとプラークが付着していることも少なくありません。
つまり、同じように歯ブラシを当てていても、材料の違いでプラークの付着量が大きく異なるといえます。
金属アレルギーのリスクがない
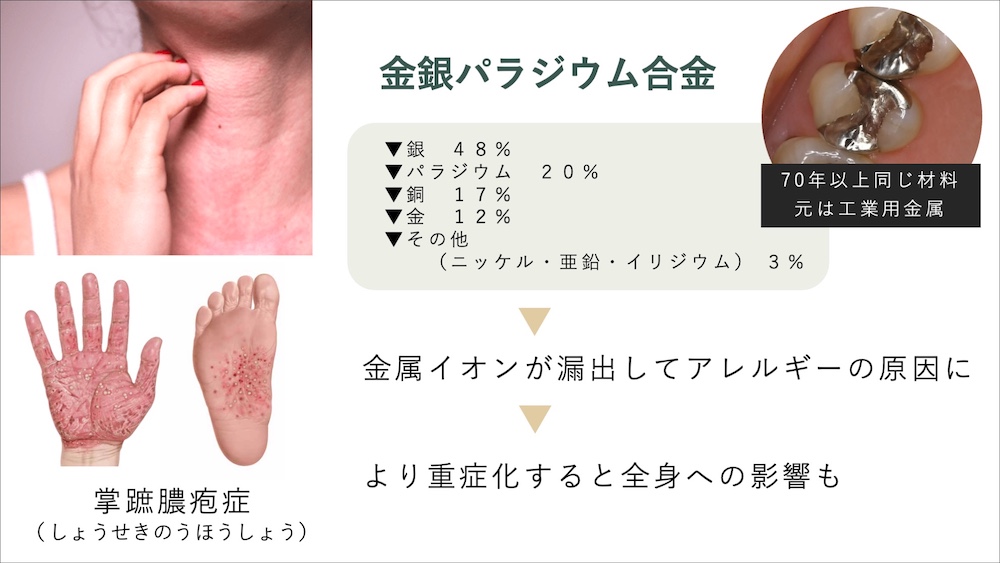
一般的に保険診療で使用される銀歯は、金属イオンの溶出により全身への影響が懸念されます。銀歯によって、金属アレルギーだけでなく、それが悪化した疾患である掌蹠膿疱症の原因にもなります。また、レジンもその成分がアレルギー反応を示すとも言われており、実際にレジンの成分で口腔粘膜の発疹などが起こる患者様もおられます。
一方でセラミックは、こういったイオンの溶出は起こらないため、身体にとっても負担が少ない治療であるといえます。近年では「メタルフリー治療」と言われることもありますが、それは単に金属を白い材料にするだけではありません。本当に体のために、歯の健康のために行うためには、レジンではなくセラミックによる修復が望ましいといえます。
何度も再治療を繰り返さないための治療選択
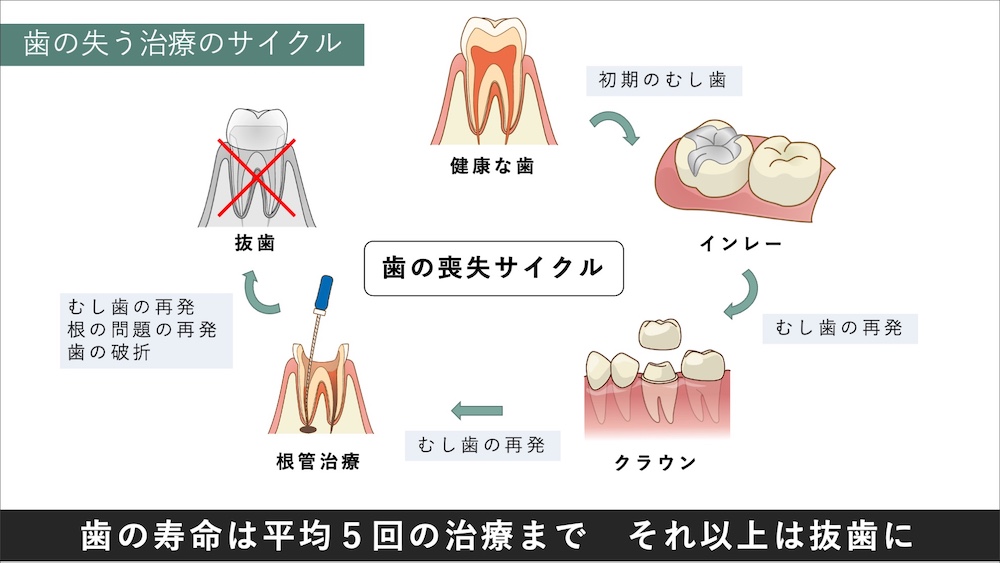
歯の治療は、何度も繰り返しできるわけではありません。海外の研究では、平均5回の治療を受けると、最終的に歯を残すことができず、抜歯になると報告されています。
「痛くなったら再治療」のサイクルを断ち切るためには、治療が必要になったときに、”いかに再発しないような精密な治療ができるか”が、歯の寿命にとって重要といえます。
保険診療と自費診療の根本的な違い
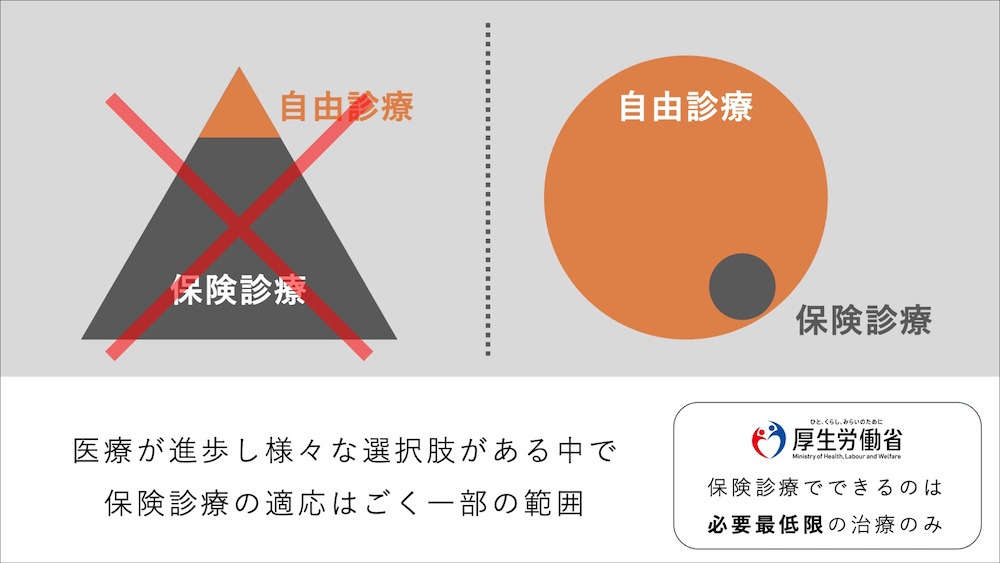
保険診療と自由診療の根本的な違いは、費用だけではありません。保険診療は、国の国民皆保険制度のおかげで安価な費用で治療を受けることができますが、その内容には厳密な制約があり、「必要最低限の治療のみ」と定められています。
虫歯治療における”必要最低限”とは、虫歯で失われた歯質を補い咬めるようにする、という治療です。そこには、”歯の長期的な健康”や”再治療のリスクを防ぐこと”、”精密機器の使用”といったことは含まれておらず、そういったより高度な治療については、”自費診療(自由診療)”でしかカバーできないといえます。
もちろん、保険診療が歯の健康を度外視しているわけではありませんが、材料的な側面や治療工程の制限などから、歯にとってベストな治療を行うことが難しい治療であるといえます。
一方で、自由診療の場合、これらの制約がなく、歯にとって最も優れた方法で治療を行うことができます。保険診療に比べ費用はかかりますが、保険診療では使用できない治療方法や材料などを使って治療することが可能であり、歯の長期的な健康に有益であるといえます。
根管治療においても、保険診療と自由診療では大きく異なります。詳しくはこちら。
>>大阪で自由診療の根管治療はいくら?保険診療との違いと詳しい治療費用を専門医が解説
材料と治療精度の違いが予後を左右する
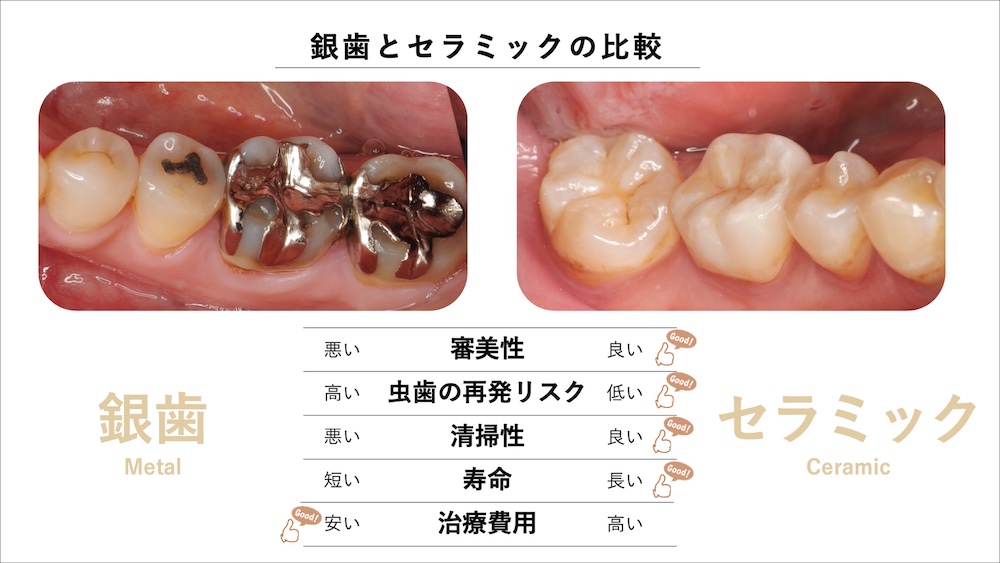
保険診療、特に銀歯(やレジン)とセラミックでは、材料の品質や治療にかけることができる手間暇、歯科技工士の作製技術の反映など、様々な点で差があります。いずれも、”歯の健康”という面では自由診療(セラミック)が望ましい治療であるといえます。
髙井歯科クリニックの精密セラミック治療の特徴
患者様にこれまでの歯科での経験をお伺いすると、”何をされているのかわからない””あまり納得していないが仕方なく治療を受けてた”とお話される方も少なくありません。だからこそ、”納得して治療を受けていただくこと”も、治療そのものと同じかそれ以上に大切だと考えています。
髙井歯科クリニックで行うセラミック治療は、見た目はもちろんのこと、「再治療を防ぐこと」「歯を長持ちさせること」を重視しています。根管治療という歯科の中で最も細かな治療を専門とする歯科医師だからこそできる、精密な治療を提供しています。
マイクロスコープ完備による可視化診療
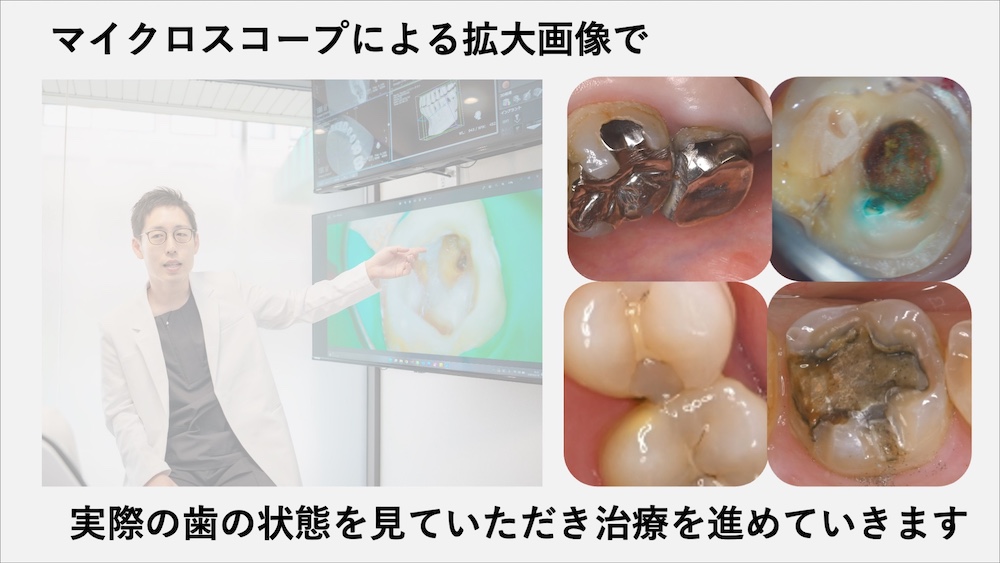
髙井歯科クリニックでは、すべての治療でマイクロスコープや拡大鏡による拡大視野での治療を行っています。特にマイクロスコープは、”よく見える”だけではなく、”画像を保存して患者様に視覚的に見ていただける”というのも大きな利点です。
銀歯の中の虫歯、クラックの有無など、ご自身の歯の状態を実際に患者様に見ていただくことで、納得して治療を受けていただくことができます。
丁寧な型取りによる精密な適合性
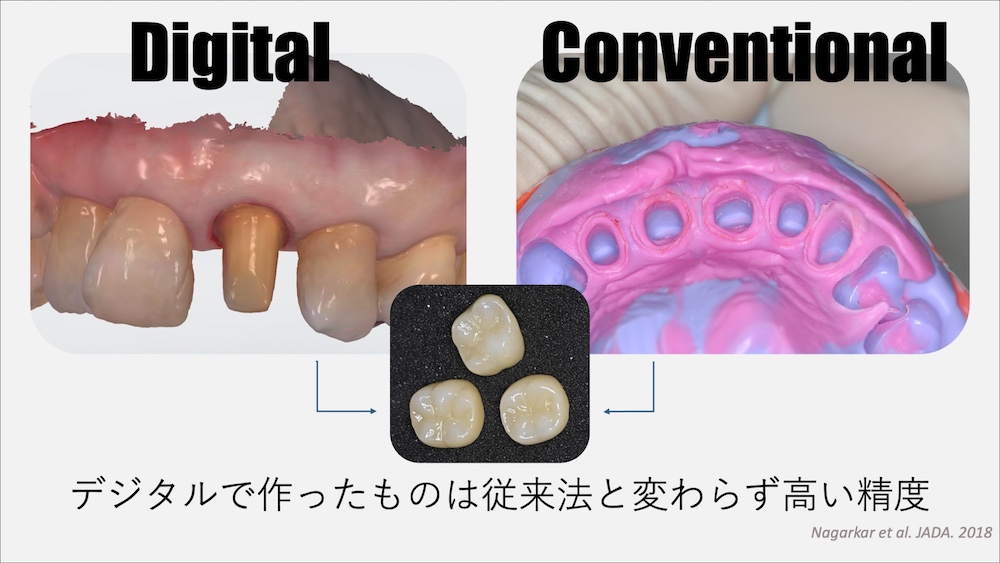
型取りの方法は、虫歯治療の中で最も重要な工程のひとつです。型取りの目的は、”歯の状態を歯科技工士に正確に伝えること”です。
従来では、粘土状の材料を歯に圧接する方法で、型取りを行ってきました。しかし、現在はデジタル技術が進歩し、光学スキャナーによる歯のデータをスキャンする方法によって、従来の方法と同等以上の高い精度で治療を行うことができます。
詰め物を作るセラミック専門の歯科技工士
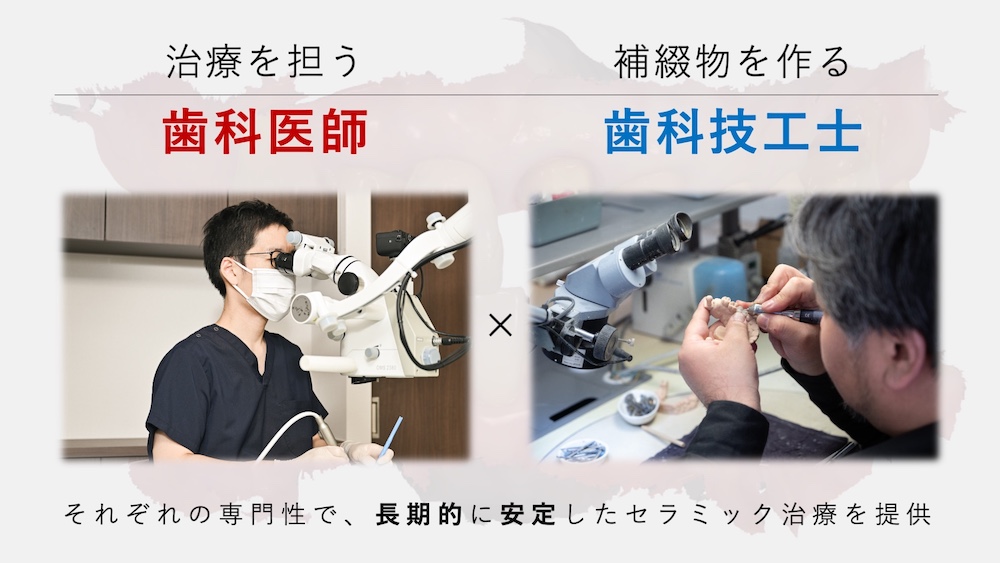
患者様の歯の治療を行うのは歯科医師ですが、詰め物やセラミックの作製は歯科技工士が行います。実際の口腔内に装着する詰め物を作る歯科技工士の技術と経験は、最終的な治療結果に大きく影響します。

髙井歯科クリニックでは、日本において最も著名な歯科技工士のひとりである辻 貴裕 氏が代表を務める、Dental Biovisionにセラミック修復物の作製を依頼しています。
精密治療、特に歯科の中でも最も細かな処置である根管治療を専門とする歯科医師と、日本でもトップクラスの技術をもつ歯科技工士が連携することで、可能な限り長持ちするセラミック治療を提供しています。
Dental Biovisionのホームページはこちら
接着技術へのこだわりで隙間を最小限に
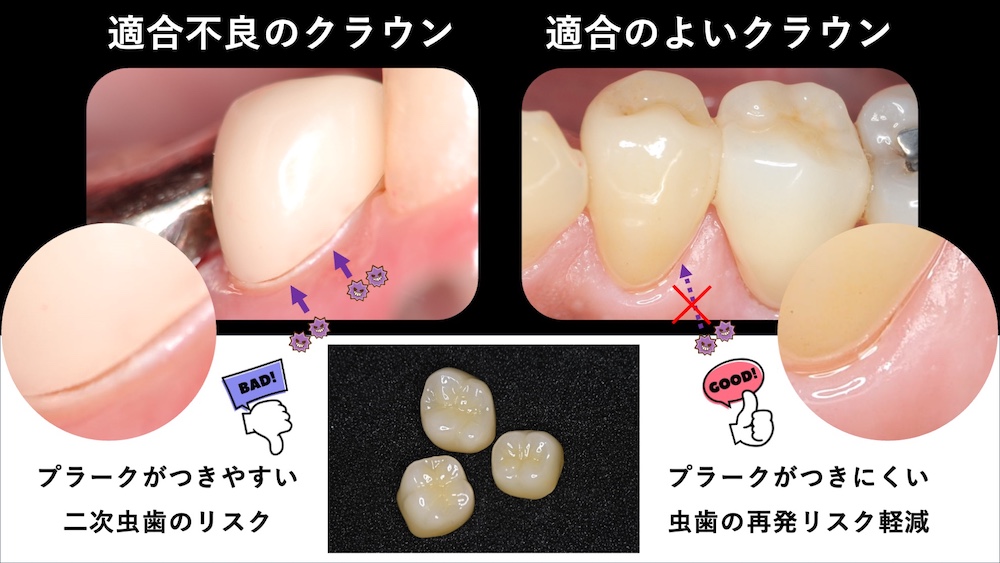
髙井歯科クリニックで特に重視しているのが、歯との適合精度、つまり歯との”隙間”をできる限り小さくすることです。治療をした歯の健康という点にフォーカスすると、最も問題が起こりやすいのが”歯と被せものの隙間や段差”です。
隙間を少なくするためには、形を整える支台歯形成、型取りの方法、接着操作、歯科技工士の熟練の技術など、一連の治療工程すべてで高い質の維持が必要です。これらにこだわり、最終的に”治療した歯が長く問題なく維持できること”をゴールに、歯科技工士と連携し治療を行います。
また、髙井歯科クリニックでは日本歯内療法学会専門医がすべての治療を担当しており、根管治療を希望して来院される患者様も多くいらっしゃいます。根管治療後にはクラウンでかぶせものの治療を行う場合が多いですが、クラウンの適合は、根管治療の予後にも大きく影響します。そのため、”1本の歯”を長持ちさせるという点で、クラウン(あるいはインレー)の適合は、非常に重要であるといえます。
>>根管治療の再発を防ぐために|専門医が語る原因・治療法・予防策と、再根管治療で歯を守るための選択肢とは
治療前の丁寧な説明で納得の治療を
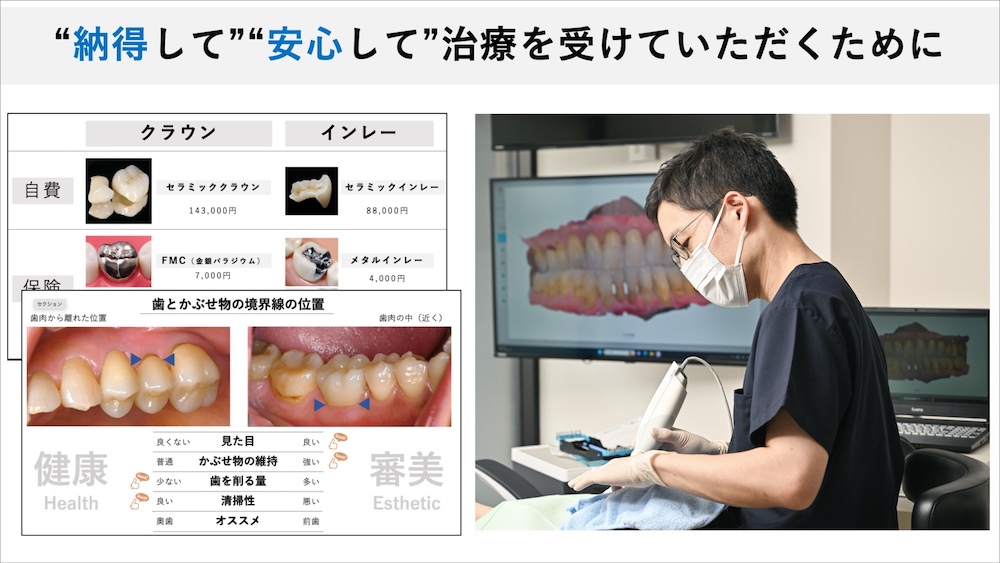
治療において、”本当に治療は必要なのか?” ”いくらかかるのか?” ”メリットとデメリットは?” ”後で追加で費用がかかったりしないか?”など、特に自由診療となると様々な不安があるのは当然です。また、”銀歯のフチから虫歯になっています”と言われても、患者様にとっては見えない部位であることも少なくありません。
だからこそ、資料や検査画像を使って丁寧な説明を行うことで、患者様に心から納得して治療を受けていただくことを大切にしています。
⚠️髙井歯科クリニックでは、保険診療での治療は現在お受けしておりません。患者様お一人おひとりに精密かつ丁寧な治療を行うために、自由診療(自費診療・保険外診療)のみとなっております。あらかじめご了承ください。
まとめ:しっかりと歯を長持ちさせるための精密セラミック治療
記事全体を総括。「何度も再治療を繰り返したくない方」へ向けた行動喚起。定期検診の重要性も強調。
数年前に治療した歯が、時間を経て痛み出すことは珍しいことではありません。その多くは、詰め物の劣化や隙間から起こる虫歯の再発(二次う蝕)、あるいは歯の根の問題(根尖性歯周炎)が、気づかないうちに進行していることが原因です。
特に銀歯やレジンの詰め物は、材料や接着材料の特性上、数年が経過すると少しずつトラブルが起こりやすくなる治療です。痛みが出た時点では、見た目では問題がないように見えたとしても、内部で虫歯が進んでいるケースも少なくありません。
大切なのは、「痛みが出たら我慢する」「その場しのぎの治療を行う」のではなく、原因を正確に診断し、再発しにくい質の高い精密な治療を受けることです。マイクロスコープなどを用いた精密診断と、根本的な原因に向き合う治療を行うことで、何度も再治療を繰り返すリスクを減らし、健康な歯を長く維持することができます。
しっかりと歯を長持ちさせるための治療を受けることは、「また痛くなるかもしれない」「また歯が悪くなるかもしれない」という不安やリスクを大きく軽減できます。ぜひ一度、大切な歯のために本当に必要な治療を考えてみてはいかがでしょうか。
歯の詰め物に関するFAQ
Q.詰め物をしてから数年後に歯が痛くなるのはなぜですか?
A.最も多い原因は、詰め物の下で虫歯が再発する二次う蝕や、歯の根の先に炎症が起こる根尖性歯周炎です。詰め物や接着剤は経年劣化するため、治療を受けてから数年の年月が経過してから問題が表面化することがあります。
Q.銀歯の下の虫歯はレントゲンですぐにわかりますか?
A.いいえ。必ずしもわかるとは限りません。特にパノラマレントゲンでは初期の二次う蝕は見逃されやすい傾向があります。必要に応じてデンタルレントゲン(咬翼法)や、他の検査と組み合わせて診断することが重要といえます。
Q.詰め物が痛む場合、根管治療が必要になることはありますか?
A.はい。虫歯が神経まで進行している場合や、過去の根管治療が不十分だった場合には、精密な根管治療が必要になることがあります。詰め物のやり直しだけでは症状が改善しないケースも少なくありません。
Q.セラミックの詰め物にすればもう虫歯にはなりませんか?
A.いいえ。セラミックは他の治療と比べ虫歯の再発リスクは低いものの、絶対に虫歯にならないというわけではありません。セラミックは歯と強固に接着でき、劣化しにくい材料のため、銀歯やレジンと比べて二次う蝕のリスクが低いとされていますが、日々の口腔清掃や食生活習慣が歯の健康には重要となります。
Q.詰め物が痛い場合、放置するとどうなりますか?
A.放置すると、虫歯や根の感染が進行し、痛みが強くなるだけではなく、治療介入した時点で抜歯が必要になるリスクが高まります。早めに原因を調べ治療をすることで、歯を残せる可能性が高くなります。
Q.定期検診のたびにレントゲンを撮ってほしいのですが、可能でしょうか?
A.「虫歯が心配だから、定期検診のたびにレントゲンを撮ってほしい」「1年に1回はすべての歯を小さなレントゲンで詳しく見てほしい」というお声をいただくことがあります。しかし、被曝の問題や保険診療の制度上、すべての部位(あるいは詰め物をしているすべての歯)に毎回(あるいは毎年)レントゲンを撮影することは、あまり現実的ではありません(国が定める過剰診療・過剰検査の禁止)。必要に応じて、必要な検査を適宜行うことが望ましいといえるでしょう。
Q.歯の痛みは免疫力の低下と関係がありますか?
A.歯の痛みと全身の免疫力は、直接的な関連性はあまりありません。しかし、過度な疲労や睡眠不足によって体の免疫力が低下すると、脳内でストレスホルモンが分泌されるため、痛みそのものを感じやすくなる傾向があります。また、歯の根の膿の痛み(根尖性歯周炎)は、根管内の細菌と体の免疫力のバランスにより、治癒したり痛みが出たりします。そのため、直接的な影響はありませんが、間接的に、「しっかりと睡眠を取る」「休養を取り体を休める」ことは、痛みを少しでも和らげるためには有効であるといえます。
▶︎関連記事
>>銀歯の下で虫歯が進行している?レントゲンに映らない・映りにくい「隠れ虫歯」と再発を防ぐ治療


